(ここで使用するHbA1c値は、すべてNGSP国際標準値です)
HbA1c(グリコヘモグロビン)を正しく理解するために
糖尿病の疑いのある人を新たに見つけるためには、HbA1cや血糖、尿糖が参考になります。
糖尿病の診断は血糖とHbA1cの同時測定で行い、糖尿病のコントロール指標には主にHbA1cを使用します。
HbA1c(グリコヘモグロビン)の正常上限とされる基準値は、特定健診や事業所の健診では5.5%、病院や診療所で受ける検査では6.2%、日本糖尿病学会の診断基準では6.5%という異なった数字になっています。
検査結果を詳しくご覧になる方にとっては、混乱の原因になるかと思います。この違いについて初めに説明します。
特定健診や職場健診では
特定健診ではHbA1c5.5%という数値を、保健指導を行うかどうかの目安としています。特定健診は、メタボリックシンドロームと言われる生活習慣病を予防することを目的にしています。
生活習慣病の予防の観点から、5.5%という数字が設けられています。5.6%を超えている場合には生活習慣の見直し、たとえば運動不足、肥満、過食、アルコールの飲みすぎなどがないかどうか注意をして、是正すべき点があればそれを正しい生活習慣に変えるよう努力を促します。
HbA1c5.6%以上、または空腹時血糖100mg/dL以上では保健指導の対象とし、HbA1c6.5%以上、または空腹時血糖126mg/dL以上では受診勧奨(医療機関への受診を勧める)と規定されました。
| 特定健診とHbA1c | |||
| 特定健康診査・保健指導 | 判定値 | ||
| 保健指導 | 受診勧奨 | 単位 | |
| 空腹時血糖 | 100 | 126 | mg/dL |
| ヘモグロビンA1c (HbA1c) |
5.6 | 6.5 | NGSP% |
糖尿病の診断には
病院や診療所ではHbA1cを測定した時には、4.6~6.2%を基準範囲としています。この数字は大多数の人が正常とみなされる範囲です。この範囲を超えた場合(たとえば6.3%)でも正常のこともあり得ます。
検査結果のHbA1cの基準範囲と実際に糖尿病と診断するための診断基準には差があることに注意すべきです。後からも述べますが、日本糖尿病学会の診断基準によれば、HbA1cの値だけでは糖尿病と診断することはできず、血糖値を測定して高血糖が存在することを確かめなければなりません。
一方、糖尿病と診断された場合には、血糖コントロール指標としてHbA1c値を重視し、主要な判定はHbA1c値で行います。
人間には、すべての人に当てはまる絶対的な正常値というのはありません。健康な人でも、ひとりひとり身長や体重が異なるように、個人差があります。
しかし、健康人の大部分が含まれる大まかな範囲というのは、決めることができます。これが「基準値」です。検査の基準値は、1つ1つの項目について多数の健康人のデータを集め、大多数のデータが含まれる範囲を求めます。
多くの場合、測定値から上下限をそれぞれ2.5%ずつ除いた、95%の範囲を基準値としています。したがって、健康人でも100人のうち5人は、基準値から外れてしまうことになります。
| 糖尿病診断に用いるHbA1cの値 | |
| 項 目 | HbA1c(NGSP) |
| 基準範囲 | 4.6%~6.2% |
| 診断基準 | ≧6.5% |
| コントロール目標値 | <6.9% |
| 糖尿病の疑いが否定できない群 | 6.0%~6.4% |
| 将来の糖尿病発症の高リスク群 | 5.6%~5.9% |
日本糖尿病学会では、HbA1c(グリコヘモグロビン)が5.6~5.9%は、「将来の糖尿病発症のハイリスク群」と位置付けしました。さらに6.0~6.4%の間は、「糖尿病の疑いが否定できない群」としました。
このように、糖尿病の疑い患者を発見してさらに詳しい検査(糖負荷試験など)を受けるように勧めるとき、生活習慣の注意を喚起するとき、また糖尿病と診断された場合の血糖コントロール状態を知るときなど、HbA1cは有用な検査手段です。
日常診療ではHbA1cが6.3%を超えていれば、高血糖が確認されない場合でも糖尿病とみなされる傾向があります。糖尿病の疑いとして運動や食事の注意など日常生活の見直しをすることは重要ですが、糖尿病と診断するためには次に述べるように学会の診断基準に従うことが大切です。
日本糖尿病学会の診断基準
糖尿病の診断のために、血糖とHbA1c(グリコヘモグロビン)の測定が一般的な検査方法としてよく知られています。日本糖尿病学会の新しい診断基準(平成22年)に基づいた糖尿病検査の意味について考えてみましょう。
糖尿病診断のための絶対的かつ普遍的な診断基準が存在するわけではありません。なぜなら糖尿病に関するいろいろな知見や臨床検査技術の開発により、診断基準は定期的に見直され、変化するべきものだからです。
この診断基準では、従来の血糖値による診断基準は堅持し、そこにHbA1cを取り入れることとされています。そしてHbA1cのカットオフ値を6.5%と規定しました。そしてHbA1cの反復検査だけでは糖尿病の確定診断には至らないこと、血糖値が糖尿病型を示しかつHbA1cが6.5%以上の場合に糖尿病と診断すること と規定されました。
カットオフ値について考えてみましょう。血液検査では、検査項目の特性を考慮したうえで正常とみなす範囲を決めます。この範囲を区切る値がカットオフ値とよばれる値です。HbA1cのカットオフ値6.5%は、日本人のデータを用いて、血糖値のカットオフ値との関係や糖尿病網膜症など合併症の出現に基づいて規定されました。
従来の診断基準では、日をかえて2回以上の血糖検査を原則としていました。これでは患者が再受診しないと糖尿病の早期診断の機会を逃してしまうことが問題となりましたが、新しい基準によるHbA1cの導入により、糖尿病の早期診断に役立つことが期待されます。
血糖とHbA1cの同時測定により糖尿病の診断を
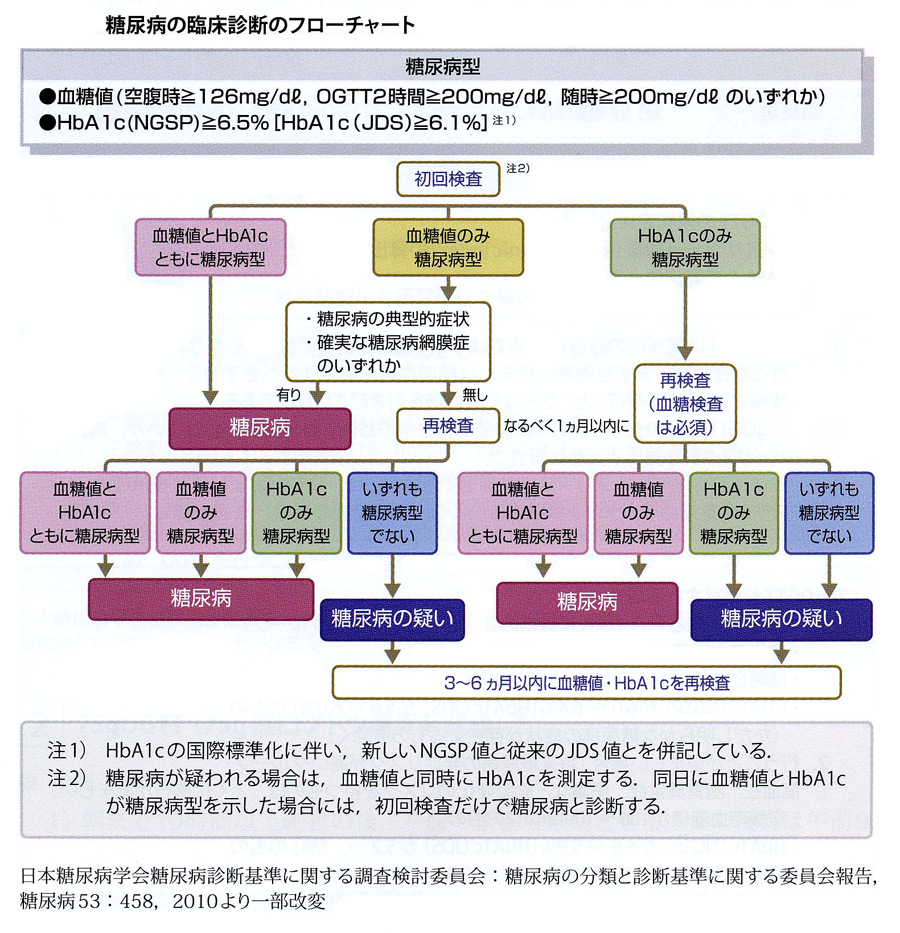
診断基準の「糖尿病型」とは血糖やHbA1cのどちらか一方の結果から糖尿病が疑われる場合で、経過観察による血糖やHbA1cの結果から、「糖尿病」または「糖尿病の疑い」と診断される場合です。
糖尿病と診断することができずに「糖尿病の疑い」と判断された場合には、3~6か月後に再検査を受けることとされています。
「境界型」はいわゆる糖尿病の予備軍と考えられ、現在は糖尿病とは言えないものの、将来は糖尿病になる可能性が考えられる場合です。境界型については後から詳しく述べることにします。
ここに述べる診断基準とは、これから新たに糖尿病かどうかを診断するための基準で、すでに糖尿病と診断されている場合の治療目標やコントロール目標ではないことに注意しましょう。
1)糖代謝異常の判定区分と判定基準
次の(1)~(4)のいずれかが確認された場合は「糖尿病型」と判定します。
ただし(1)~(3)のいずれかと(4)が確認された場合には、「糖尿病」と診断します。
| (1) | 早朝空腹時血糖値126 mg/dL以上 |
| (2) | 75gOGTTで2時間値200 mg/dL以上 |
| (3) | 随時血糖値200 mg/dL以上 |
| (4) | HbA1c(NGSP)が6.5%以上 |
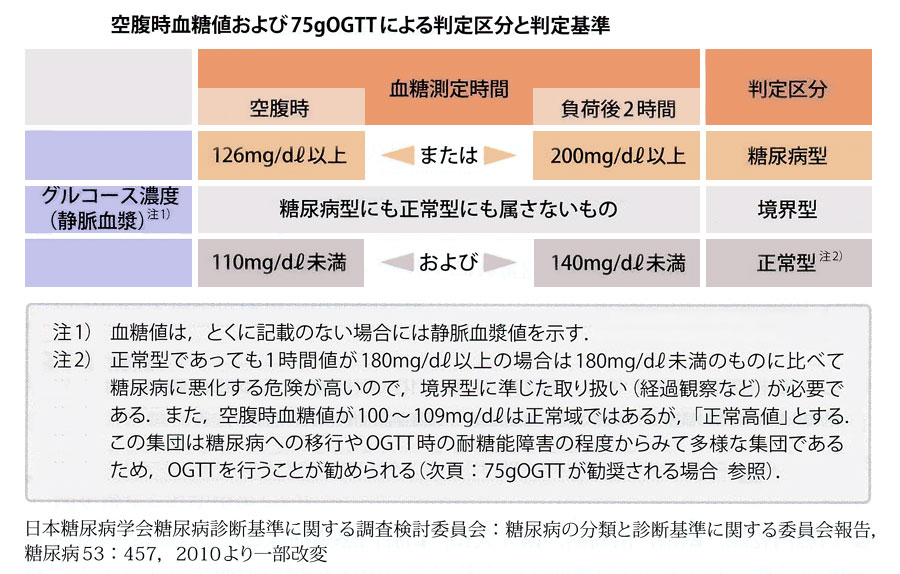
次の(5)および(6)の血糖値が確認された場合には「正常型」と判定します。
| (5) | 早朝空腹時血糖値110 mg/dL未満 |
| (6) | 75gOGTTで2時間値140 mg/dL未満 |
上記の「糖尿病型」「正常型」いずれにも属さない場合は「境界型」と判定します。
HbA1cの反復検査では、糖尿病の診断は不可
糖尿病の検査ではHbA1c(グリコヘモグロビン)が多用されます。慢性の高血糖状態の指標として信頼性が高いHbA1cですが、一時点のHbA1cによる診断に問題がないわけではありません。
専門家の研究により、血糖値とHbA1cの関連にはお互いに広範に分布しているため、そもそも慢性高血糖と定義される糖尿病をHbA1cのみで診断するのは無理があると判断されました。またHbA1cが見かけ上低値となりうる疾患・状況があることも問題点の1つです。
したがって、表1の場合にはHbA1cを診断に用いることはできないと判断されます。これらを踏まえて、今回の診断基準ではHbA1c6.5%以上であれば糖尿病型としますが、再検査を行い血糖値で糖尿病型が証明されなければ、「糖尿病」と確定診断することはできません。
つまり、HbA1cの反復検査では糖尿病と診断できず、なるべく血糖値とHbA1cを同時に測定して、1回で診断することが望まれます。
表3の診断基準の注意点として、空腹時血糖値を用いる判定の場合は、絶食条件の確認が特に重要です。1回目の判定が随時血糖値≧200mg/dL で行われた場合は、2回目は他の検査方法を用いることが望まれます。
検査においては、原則として血糖値とHbA1cの双方を測定するものとします。また、HbA1cが見かけ上低値になりうる疾患・状況がある場合には、必ず血糖値による診断を行います。
尿糖だけでは糖尿病の診断は不可
尿糖の存在から糖尿病の診断をすることはできません。食事、運動、興奮(ストレス)によって一時的に尿糖が陽性になることがあります。
健康な人では一時に200g以上のブドウ糖を大量に摂取すると尿糖が出現します。肝疾患、肥満症、バセドウ病、神経症などでも陽性になることもあるし、胃切除手術を受けた人では、食後に急な高血糖を起こして尿糖が陽性になることがあります。
尿糖から血糖値を推測することは正確ではありませんが、尿検査は血液検査に比べて簡便なことから、糖尿病発見のためのスクリーニング検査(予備検査)として広く用いられています。
糖尿病は自覚症状がないことが多く、見逃されやすい病気の一つです。健康診断や診療所で一般的に行われる尿検査から糖尿病が疑われて、診断に至る例は数多くあります。尿検査の意義が失われることはありません。
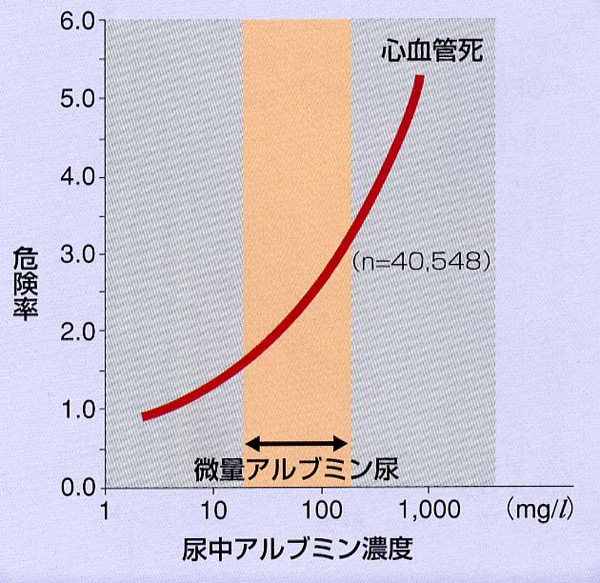

糖尿病とすでに診断されている場合、尿たんぱくの有無は糖尿病性腎症の発見や全身の動脈硬化の程度を推測するために大変に重要です。
とくに尿中の微量アルブミンと呼ばれるタンパクの一種は、増加とともに心血管死が増加することがすでに分かっており、腎機能障害だけでなく、心血管合併症を予知するために重要なファクターとして知られています。
2)75gOGTT(75g経口ブドウ糖負荷試験)
OGTTは軽い糖代謝異常を調べる最も鋭敏な検査
経口ブドウ糖負荷試験(OGTT)はグルコースを経口負荷しその後の糖処理能を調べる検査で、軽い糖代謝異常の有無を調べる最も鋭敏な検査法です。最近は糖尿病の診断や経過観察には血糖とHbA1cの測定が中心に行われ、OGTTを行う機会は少なくなりました。
しかし、OGTTは空腹時血糖値や随時血糖値あるいはHbA1c測定で,判定が確定しないときに,糖尿病かどうかを判断する有力な情報を与えてくれます。
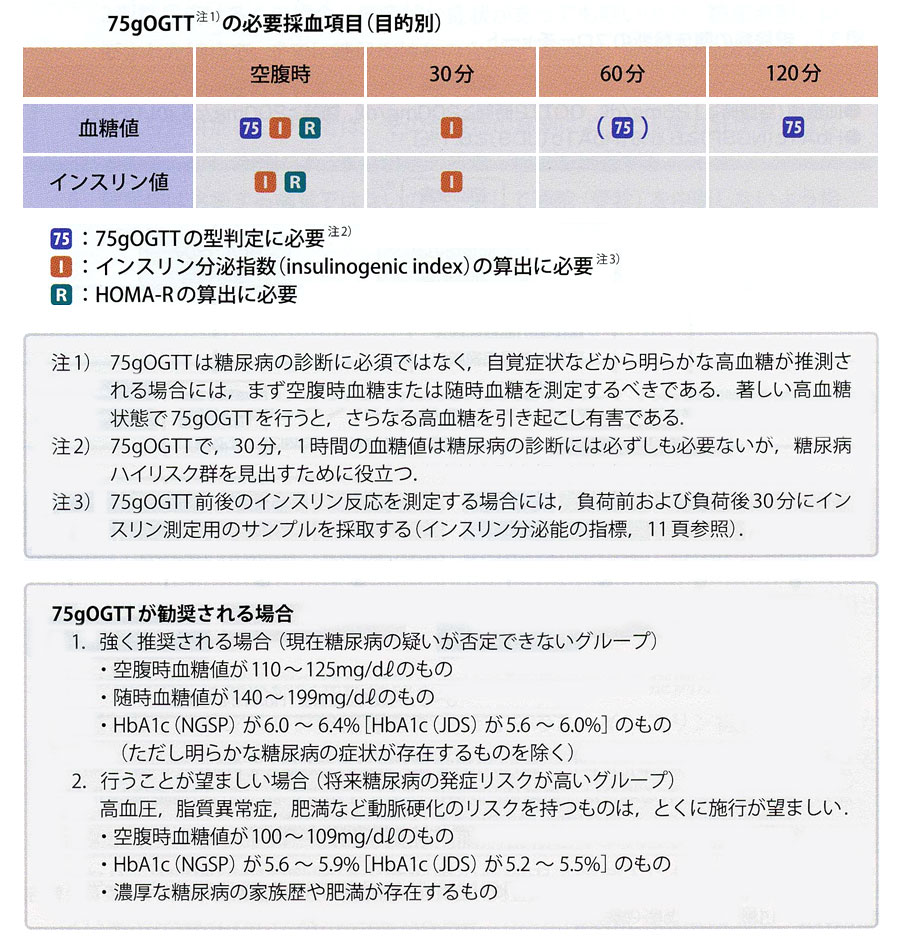
臨床の場では、明らかな糖尿病症状が存在するものとケトーシスの場合を除き、表2に該当する場合にはOGTTを行って耐糖能を確認することが推奨されます(*)。
実際、(1)現在糖尿病の疑いが否定できないグループ、(2)糖尿病でなくとも将来糖尿病の発症リスクが高いグループ、が含まれることが明らかにされており、OGTTによってこれらを見逃さないことが重要です。
ことに、(1)の場合にはOGTTが強く推奨され、(2)の場合にもなるべく行うことが望ましいと考えられます。
(*)尿糖が出現するぎりぎりのときの食事中の糖質量をもって耐糖能とします。糖尿病では耐糖能は低下し、代謝状態が改善すれば、耐糖能は増えます。
OGTTの検査手順
- 朝まで10時間以上絶食の後、空腹のままで来院させる。この検査は午前9時ころに開始することが望ましい。
- 空腹のまま採血し、血糖値を測定する。
- 次にブドウ糖(無水ブドウ糖75gを水に溶かしたもの、またはでんぷん分解産物の相当量-たとえばトレーランG)を飲用させる。
- ブドウ糖負荷後、30分、1時間と2時間に採血し血糖値を測定する。
- 空腹時血糖値と75gOGTTによる判定基準に従い、糖尿病型・正常型・境界型のいずれかに判定する。
血中インスリン測定の意義:インスリン分泌能の指標
OGTT施行時には同時(少なくとも0、30分)にインスリンを測定します。糖尿病では血糖値の上昇に比ベインスリンの早期の上昇が低い(糖負荷30分間のインスリンの増加量△IRI/血糖の増加量△PGが0.4以下)という特徴があり、境界型でもこの特徴を示すものは糖尿病へと進展するリスクが高く、糖尿病の重要な特徴と考えられています。
膵β細胞からのインスリン分泌には、空腹時の基礎分泌と食物摂取による血糖値や消化管ホルモンの上昇により分泌量が増加する追加分泌とがあります。I 型糖尿病(インスリン依存状態)では両者ともに低下・消失しており、II型糖尿病ではおもに追加分泌が低下しています。
糖尿病患者では、75gOGTT実施時や炭水化物の多い食物をとったあと、健常者よりも血糖値が上昇し、負荷前の血糖値の復帰が遅れます。これを耐糖能低下といい、糖尿病を特徴づける代謝異常です。
75gOGTTで、負荷後30分の血中インスリン増加量を、血糖値で除した値を、インスリン分泌指数といい、インスリン追加分泌のうち初期分泌能の指標になります。

空腹時血中Cペプチド値と24時間尿中Cペプチド値排泄量はインスリン分泌能の指標となり、前者が0.5ng/mL以下、後者が20μg/日以下であればインスリン依存状態と考えられます。
インスリン分泌能の評価にCPRindexがあります。1.2以上ではインスリンを使用しなくてもある程度良好なコントロールが得られますが、0.8以下の場合にはインスリン療法を導入しないと良好なコントロールは困難であると判断されます。
CPRindex=(朝食前空腹時血中Cペプチド ng/mL)÷(朝食前空腹時血糖 mg/dL)×100
インスリン抵抗性の指標
インスリン抵抗性とは、血中のインスリン濃度に見合ったインスリン作用が得られない状態をいいます。インスリン拮抗物質の存在、インスリン受容体数の減少、またはインスリン受容体を介する細胞内への情報伝達能力が低下した状態などが考えられます。
早朝空腹時の血中インスリン値が15μU/mL以上を示す場合には明らかなインスリン抵抗性が考えられます。
インスリン抵抗性の簡便な指標の一つとして、早朝空腹時の血中インスリン値と血糖値から計算されるHOMA-Rがあります。空腹時血糖値140mg/dL以下の場合は、他のより正確な方法で求めたインスリン抵抗性とよく相関します。
HOMA-R=(朝食前空腹時血糖 mg/dL)×(朝食前空腹時インスリン μU/mL)÷405
1.6未満が正常で、2.5以上はインスリン抵抗性、4以上は強いインスリン抵抗性を示します。この数字が高いほどインスリン抵抗性が強く、2型糖尿病になりやすいと考えられます。
肥満(とくに内臓脂肪型)や高血圧、あるいは高中性脂肪(トリグリセライド)血症や低HDLコレステロール血症では、インスリン抵抗性を有する例が多いことが言われています。
インスリン分泌能とインスリン抵抗性については、自動車に例えると分かりやすいです。自動車のガソリンの量をインスリン分泌能、燃費をインスリン抵抗性と考えます。ガソリンタンクをすい臓そのものと考えます。
どんな人でも生活をする上でガソリン(インスリン)を少しずつ消費しながら生活しています。自動車の燃費が悪いとガソリンが早く減ってしまいます。ガソリンタンク(すい臓)のガソリン量(インスリン量)がある程度に減ってくると、2型糖尿病になりやすいと考えられます。
ガソリン量=インスリン分泌能、ガソリン燃費=インスリン抵抗性と考えると、燃費が悪いとガソリンが早く減るのと同じように、インスリン抵抗性が高い状態が続くとやがてインスリン分泌能が低下するようになり、2型糖尿病が発症しやすくなります。
2型糖尿病の初期の状態では、インスリン抵抗性が高くなりますが、インスリン分泌能は比較的保たれていることが分かります。インスリン抵抗性が高くなる因子としては、遺伝的な要素以外にも、肥満、運動不足、ストレス、美食・過食傾向などが考えられます。
3)糖尿病の診断
●別の日に行った検査で、糖尿病型(「1)糖代謝異常の判定区分と判定基準」を参照)が再確認できれば糖尿病と診断できます。ただし、初回検査と再検査の少なくとも一方で、必ず血糖値の基準を満たしていることが必要で、HbA1c(グリコヘモグロビン)のみの反復検査による診断はできません。
●血糖値が糖尿病型を示し、かつ次のいずれかが認められる場合は、初回検査だけでも糖尿病と診断できます。
- 口渇、多飲、多尿、体重減少などの糖尿病の典型的な症状
- 確実な糖尿病網膜症
●検査した血糖値やHbA1cが糖尿病型の判定基準以下であっても、過去に糖尿病型を示した資料(検査データ)がある場合や、上記 1、2 の存在の記録がある場合は、糖尿病の疑いをもって対応します。
*糖尿病の診断に関する留意点*
- 尿糖検査は.腎のブドウ糖排泄閾値や内服中の薬剤によって影響を受けるため、糖尿病の診断には用いません。確定診断には血糖検査が必須です。
- 1型糖尿病は、発症時に明瞭な糖尿病の症状が認められる場合が多いので、発症時点をはっきり推定し得ることが多い。
- 劇症1型糖尿病では、感冒様症状、腹部症状がそれぞれ70%以上の患者でみられることに注意します。また、高血糖に比べてHbA1c値が不釣り合いに低いことも特徴です。
- 2型糖尿病は多くの場合、無症状か症状があっても軽いので、糖尿病型と診断きれた時点で、すでに糖尿病特有の合併症(網膜症、腎症、神経障害)をもっていることがまれではありません。
- これら合併症をもつ患者は、その合併症の病期によって治療方針が多少異なるので、診断の際には必ず合併症の有無・程度を検査します。
- 糖尿病は治癒する病気ではないので、決して通院(受診)を中断しないよう指導します。
4)境界型とメタボリックシンドローム(内臓脂肪症候群)
境界型とは
- 境界型は75gOGTTで、糖尿病型にも正常型にも属さない血糖値を示す群です。
- 境界型の中には糖尿病の発症過程または改善過程にある症例が混在します。その病態として、インスリン分泌障害が主たるものと、インスリン抵抗性の増大が主たるものとがあり、後者にはメタポリックシンドローム(内臓脂肪症候群)を呈するものが多い。
- メタボリックシンドロームは、腹腔内脂肪蓄積とインスリン抵抗性を基盤としており、2型糖尿病や動脈硬化性疾患の危険因子が個人に集積した病態と考えられます。
境界型の鑑別
- 肥満度(BMI、ウエスト周囲長)、体重歴、生活習慣(食習慣、運動習慣、ストレス環境)、家族歴、妊娠糖尿病の有無などの情報を聴取し、その後血圧、血清脂質、75gOGTTにて血糖値、インスリン値を測定し、HOMA-IR値にてインスリン抵抗性の有無を評価します。
- 耐糖能異常の中でも75gOGTT2時間値が高い群(170~199mg/dL)ほど糖尿病型への進展率が高い。
- 75gOGTTの際のインスリン分泌指数が低下したもの(0.4以下)は糖尿病へ進展しやすい。
境界型を見出したときの取り扱い
- 境界型は、糖尿病に準ずる状態です。とくに耐糖能異常は動脈硬化を促進する病態でもあるため、動脈硬化性疾患の合併の有無を評価します。また3~6カ月に1回程度の間隔で代謝状態を評価します。
- 生活習慣を改善します。肥満の解消(現体重の5%減を目指す)、食事量の制限、脂肪摂取の制限、単純糖質の制限(とくに糖を含む清涼飲料水の制限)、食物繊維摂取の促進、間食への配慮、運動の奨励、飲酒習慣の是正、禁煙などの指導に努めます。
- 耐糖能異常の経過観察を行います。すなわち生活習慣の改善による耐糖能異常の正常化を糖負荷試験にて評価します。
- 高血圧および脂質代謝異常を改善させます。高血圧、高LDLコレステロール血症、高中性脂肪血症、および低HDLコレステロール血症の改善を評価し、生活習慣の改善で効果が得られない場合には、薬物治療を考慮します。高血圧治療薬(ACE阻害薬、アンジオテンシンⅢ受容体拮抗薬(ARB)など)には、糖尿病発症を抑制する効果が報告されています。
5)治療目標とコントロール指標
コントロールの指標
- 細小血管症の発症予防や進展の抑制には、「血糖コントロール指標と評価(図7)」の「優または良」を目指すよう心掛けます。
- 個々の症例によって、年齢と合併症に応じて適切な当面の治療目標を設定すべきです。
- 長期にわたって血糖コントロールが不良であった場合には、急激な血糖値の低下により、網膜症や神経障害などの合併症が悪化する場合があるので注意を要します。とくに進行した網膜症を有する患者は、眼科医と相談しつつ治療します。
- 肝・腎障害例、高齢の患者、重症の虚血性心疾患合併で薬物療法を受けている例では、低血糖を起こさないように、とくに薬剤の量および種類に注意します。
血糖コントロールの指標
| 血糖コントロール指標と評価 | |||||
| コントロールの評価とその範囲 | |||||
| 指 標 | 優 | 良 | 可 | 不可 | |
| 不十分 | 不良 | ||||
| HbA1c(NGSP) (%) |
6.2未満 | 6.2~6.9 未満 |
6.9~7.4 未満 |
7.4~8.4 未満 |
8.4以上 |
| 空腹時血糖値 (mg/dL) |
80~110 未満 |
110~130 未満 |
130~160未満 | 160以上 | |
| 食後2時間血糖値 (mg/dL) |
80~140 未満 |
140~180 未満 |
180~220未満 | 220以上 | |






