血栓塞栓症の頻度
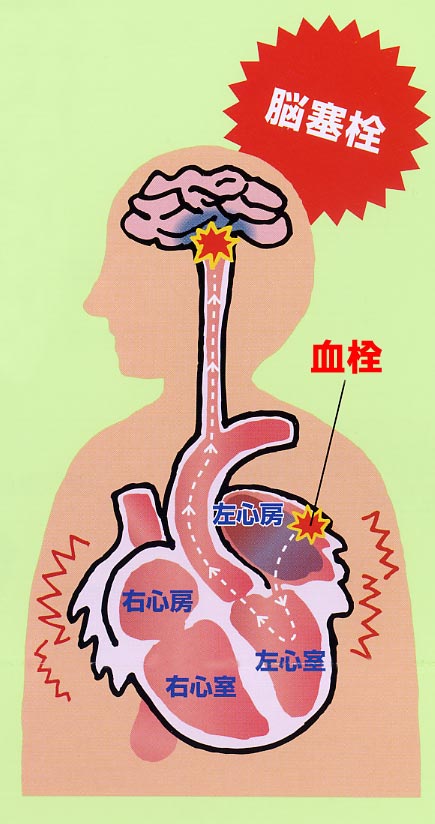
血栓塞栓症(図1)は心房細動の最も重篤な合併症であり、心房細動があると同年代の対照患者の5倍強の頻度で血栓塞栓症を発症することが知られています。かつてはリウマチ性弁膜症、とくに僧帽弁弁膜症に伴う心房細動の頻度が高くみられました。
画像をクリックすると拡大します
しかし近年ではリウマチ性弁膜症(*1)による血栓塞栓症は減少し、かわって冠動脈硬化症、高血圧、心不全などに起因する非弁膜症性心房細動(NVAF)が増加しています。脳梗塞全体のうち心臓からの血栓による心原性脳塞栓の割合は6~23%とされています。その心原性脳塞栓の約半数はNVAFが原因と報告されています。
(*1)リウマチ性弁膜症とは、子どものときにかかった高熱を伴うリウマチ熱の後遺症として心臓の僧帽弁や大動脈弁に障害を起こす病気です。最近は抗生物質の使用で激減してきました。関節リウマチとはまったく別の病気です。
NVAFでも年間平均6%に血栓塞栓症が発生します。脳卒中、一過性脳虚血発作(短時間で改善する脳梗塞)の既往、高血圧、心不全、高齢者、冠動脈疾患(狭心症、心筋梗塞)が、NVAF患者においてとくに血栓塞栓症が多くなる因子として知られています。(図2)
脳塞栓症の発症率は、一過性心房細動と慢性・持続性心房細動で差はないと報告されています。
心房細動で左心房内に血栓ができやすい原因
一過性心房細動、持続性心房細動を問わず、心房細動では血栓塞栓症の合併が多いことは明らかです。心房細動になると、左房の収縮力が消失して左房内に血流がうっ滞します。左房内で血流がよどんでうっ滞すると血栓ができやすくなります。
高齢、高血圧、糖尿病では全身の動脈硬化巣から放出される組織因子が血液の凝固能を亢進させる結果、左房内に血栓ができやすくなる可能性が考えられています。
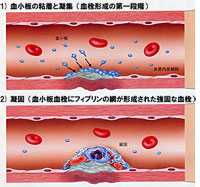
また高血圧、糖尿病などでは血管内皮機能が障害され(*2)、血小板が活性されやすくなります。活性化された血小板は血流のうっ滞した左房内で血栓を発生しやすくなります。
最近では心房細動では左房内の内皮機能が低下し、血栓が発生しやすくなっていることが推定されています。
(*2)血管を裏打ちしている内皮という一層の細胞は、血管内に血栓を生じないようにさまざまな活性物質を放出するという極めて重要な作用があります。内皮が高血圧や糖尿病などで障害されると、血小板がかたまり(凝集)を作ります。これが血栓形成の第一歩です。
どのような場合に予防的に薬物投与を行うか?
心臓弁膜症を有さない症例での心房細動(NVAFといいます)では、血栓症塞栓症の危険因子に応じた抗凝固療法あるいは抗血小板療法を行います。
前に述べたような危険因子がある場合には、抗凝固療法であるワーファリンの投与を行います。危険因子がない場合でも、60~75歳では抗血小板療法やワーファリン療法、75歳以上ではワーファリン療法を考慮します。しかし高齢者ではきちんと毎日決められたようにワーファリンを内服することがむつかしい場合があります。また出血性合併症の危険性が高い場合には、次善の策として抗血小板療法(アスピリン、パナルジン、プレタール、プラビックスなど)を行います。
心房細動の原因としてリウマチ性弁膜症を有する場合、心房細動に僧帽弁逸脱症や僧帽弁輪石灰化を伴う場合(これらの変化は心臓超音波検査で容易に分かります)、さらに心臓の弁置換術後の心房細動ではワーファリン療法が必要になります。ワーファリン療法中にも血栓塞栓症を発症した場合には、上述の抗血小板薬を追加投与します。
※このサイトは、地域医療に携わる町医者としての健康に関する情報の発信をおもな目的としています。
※写真の利用についてのお問い合わせは こちら をご覧ください。