片頭痛は代表的な慢性頭痛の一つです。
片頭痛は頭の中の血管が強く拡張するために起こると考えられています。片頭痛は10~30歳で発症することが多く、男性:女性比は1:3で女性に多く起こります。
片頭痛は家族性に出現することが多く、片頭痛患者の母親の約50%、父親の約10%に片頭痛がみられます。片頭痛は遺伝的素因にストレスなどの環境因子が加わって発症すると考えられています。
国内の患者数は約840万人に上るとも言われています。
- 片頭痛とは -目 次-
- 片頭痛はどのように診断するか
- 片頭痛の発生機序
- 片頭痛の薬物治療
- 片頭痛に潜む頸肩腕症候群
片頭痛はどのように診断するか
「慢性頭痛の診療ガイドライン2013」では、片頭痛の症状からまず、1の「前兆のない片頭痛」と2の「前兆のある片頭痛」に分けて考えます。この中で一般的にみられる主要な片頭痛は、3の「典型的前兆に片頭痛を伴うもの」です。
1、前兆のない片頭痛
「前兆のない片頭痛」は、頭痛発作を繰り返す疾患で、発作は4~72時間持続する片側性で、ズキンズキンと脈打つような拍動性の頭痛です。
中等度~重度の強さで、日常的な動作により頭痛が増悪することが特徴的で、頭痛が起こっているときの随伴症状として悪心(吐き気)や光過敏・音過敏(光をまぶしく感じたり、音が響くように感じること)を伴います。
診断基準
- B-Dを満たす頭痛発作が5回以上ある
- 頭痛の持続時間は4~72時間(未治療もしくは治療が無効の場合)
- 頭痛は以下の特徴の少なくとも2項目を満たす
- 片側性
- 拍動性
- 中等度~重度の頭痛
- 日常的な動作(歩行や階段昇降などの)により頭痛が増悪する、あるいは頭痛のために日常的な動作を避ける
- 頭痛発作中に少なくとも以下の1項目を満たす
- 悪心(吐き気)、または嘔吐(あるいはその両方)
- 光過敏および音過敏
- その他の疾患によらない
2、前兆のある片頭痛
前兆となる何らかの神経症状が通常5~20分にわたり徐々に進展しますが、60分以内には消失します。その後から「前兆のない片頭痛」の特徴を有する頭痛が生じることが多いのですが、まれに片頭痛の特徴を欠く頭痛だったり、全く頭痛がなかったりする例があります。
おもな前兆としては、ギザギザした光が見える症状(閃輝暗点)がよく知られています。閃輝暗点は視野の中の小さな欠損部が徐々に拡大し、その辺縁はジグザクに輝き、内側に視野の欠損部が残るのが特徴です。それ以外には視野が欠損(半盲)することがあります。前兆は通常、頭痛が始まる前に消失します。
診断基準
- Bを満たす頭痛が2回以上ある
- 頭痛の前兆が以下の1~6のいずれかの診断基準項目BおよびCを満たす
- 典型的前兆に片頭痛を伴うもの
- 典型的前兆に非片頭痛様の頭痛を伴うもの
- 典型的前兆のみで頭痛を伴わないもの
- 家族性片麻痺性片頭痛
- 孤発性片麻痺性片頭痛
- 脳底型片頭痛
- その他の疾患によらない
*片頭痛の前兆あるいは頭痛発作中に運動障害(脱力)がおこることがあります。前兆のある片頭痛のひとつです。家族歴があれば家族性片麻痺性片頭痛、なければ孤発姓片麻痺性片頭痛と呼びます。
日本の全国医療機関調査による有病率は人口10万人当たり 0.1人と報告されている珍しい片頭痛です。
*脳底型片頭痛は前兆のある片頭痛のひとつです。脳底部からは12対の脳神経が出ており、顔面の運動や眼球運動、聴力などさまざまな頭部や頚部の神経活動に関係しています。脳幹部にはそれらの神経を支配する神経核があります。
構音障害、回転性めまい、耳鳴、難聴、複視、両眼の耳側および鼻側の両側にわたる視覚症状、運動失調、意識レベル低下、両側性の感覚障害など、片頭痛の前兆の責任病巣が、脳幹部または両側大脳半球と考えられるものです。
脳底型発作は若年成人に最も多く、脳底型発作を有する患者は、典型的前兆のある発作も経験していることが多いといわれます。この中で運動麻痺(脱力)がある場合は片麻痺性片頭痛と診断します。
脳底型片頭痛の患者は、脳梗塞と診断され入院治療を受けていることが少なくありません。「治療経過のよい再発性の脳梗塞を疑わせる症状があり、頭痛の訴えが強い」ときには、脳底型片頭痛の可能性も考慮します。
3、典型的前兆に片頭痛を伴うもの
典型的な前兆には視覚症状、感覚症状、言語症状があります。前兆は徐々に進展し、1時間以上持続することはありません。前兆には陽性徴候および陰性徴候が混在しますが完全に回復し、その後に1の「前兆のない片頭痛」の基準を満たす頭痛を伴います。
診断基準
- B~Dを満たす頭痛発作が2回以上ある
- 少なくとも以下の1項目を満たす前兆があるが、運動麻痺(脱力)は伴わない
- 陽性徴候(例えばきらきらした光・点・線)および/または陰性徴候(視覚消失)を含む完全に回復する視覚症状
- 陽性徴候(チクチク感)および/または陰性徴候(感覚鈍麻)を含む完全に回復する感覚症状
- 完全に回復する失語性言語障害
- 少なくとも以下の2項目を満たす
- 同名性(両眼の同じ側が見えなくなること)の視覚症状または片側性の感覚症状(あるいはその両方)
- 少なくとも1つの前兆は5分以上かけて徐々に進展するか、およぴ/または異なる複数の前兆が引き続き5分以上かけて進展する
- それぞれの前兆の持続時間は5分以上60分以内
- 1.前兆のない片頭痛の診断基準B~Dを満たす頭痛が、前兆の出現中もしくは前兆後60分以内に生じる
- その他の疾患によらない
片頭痛の発生機序
片頭痛の機序を明らかにするためには、前駆症状、前兆、頭痛の増強、頭痛の改善、回復期の5つの段階を説明するものでなければならないと言われます。発生機序を明らかにできれば新しい治療法の開発につながる可能性が考えられますが、いまだこれらの病態を一元的に説明できるものはありません。
現在、片頭痛の機序を説明する有力なものとして、セロトニン血管説、神経説、三叉神経血管説の三説 などがあります。
○セロトニン血管説とは
セロトニン血管説は最も古くからある考え方です。ズキンズキンという拍動性頭痛は血管の拡張が原因で、片頭痛では脳の血管の収縮が前兆と言われる症状を引き起こし、その後、血管が拡張した時に拍動性の激しい頭痛が生じるというものです。片頭痛を起こしている人では痛みが起きている部分の脳の血液量が増えていることが分かっていました。
この説では血管の収縮の原因となる主役はセロトニンです。セロトニンはおもに血小板の中に含まれ、強力な血管収縮作用を有しています。片頭痛では何らかの機序によりセロトニンの放出が起こり、血管が収縮します。そのときに前兆が起こるのではないかと考えられます。やがて血小板からのセロトニンが枯渇すると、収縮していた血管が拡張に転じます。過度の拡張が片頭痛を起こすという考え方です。
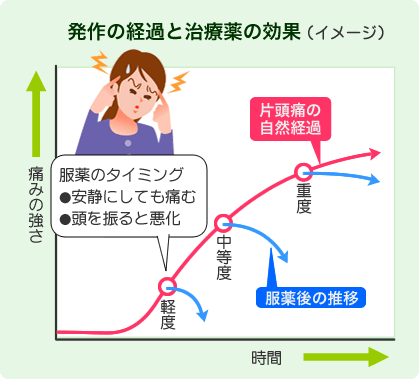
血管収縮薬の麦角アルカロイドという薬を前兆期にタイミングよく内服すると、引き続く頭痛が軽減できるという事実はこの説を支持しています。一方では、セロトニン血管説では説明ができないような現象もみられます。
血小板由来のセロトニンだけでは説明の困難な全身のセロトニン代謝の変化が推測され、セロトニンの変化は片頭痛によって引き起こされた結果を見ているだけではないかという指摘があります。またセロトニン血管説では前兆のない片頭痛の説明は困難です。現在では、視覚前兆は脳血管収縮による現象、頭痛発作は脳血管拡張による現象とは考えられていません。
○神経説
前兆である視覚障害は後頭葉の機能と深く関係していると考えられます。前兆期には血流低下が後頭葉から始まり、この変化は徐々に脳の前方に広がっていきます。これを拡延性血流過少症といいます。
頭痛発作はすでに血流低下期に始まっていて、この現象は血管の支配領域とは無関係に起こることから、脳血管の変化ではなく血管を支配する神経細胞の活動性変化が片頭痛の病因ではないかと考える説です。
このような血流低下を引き起こす神経細胞の活動性変化を大脳皮質拡延性抑制と呼びます。片頭痛の前兆はこの大脳皮質拡延性抑制による現象と考えられています。
○三叉神経血管説
三叉神経は12本ある脳神経の一つで、主な働きは痛みなど顔面の知覚に関する作用です(よく知られている顔面神経は、顔面筋の運動や味覚に関係し、知覚には無関係です)。三叉神経節由来の線維が脳膜の血管周囲にも分布しています。脳膜の三叉神経が刺激されると、脳膜の血管に血管の拡張と血漿タンパクの漏出が起こることが明らかになりました。
三叉神経を介する刺激が、頭蓋内の血管周囲の三叉神経末端から各種神経伝達物質の放出を引き起こします。その結果、頭蓋内血管の拡張し血漿タンパクの漏出を起こします。それは血管周囲の肥満細胞を刺激し、各種の化学伝達物質を放出し炎症性変化を起こします(神経原性炎症)。
連鎖反応を起こして同様の反応が広範囲に起こる一方、この反応が三叉神経を介して三叉神経中枢に伝導されます。そうして片頭痛発作の痛みを生じるとともに、悪心・嘔吐を起こす他、種々の自律神経反応を起こすという説得力に富んだ説です。
参考文献
1.医学書院「慢性頭痛の診療ガイドライン2013」監修:日本神経学会・日本頭痛学会
編集:慢性頭痛の診療ガイドライン作成委員会
2.診療ガイドラインニュース「慢性頭痛の診療ガイドライン2013」荒木信夫埼玉医科大学神経内科教授
Medical ASAHI 2013 November P31-33
※このサイトは、地域医療に携わる町医者としての健康に関する情報の発信をおもな目的としています。
※写真の利用についてのお問い合わせは こちら をご覧ください。