日常診療で遭遇する頭痛のほとんどは、片頭痛や緊張型頭痛です。これらは慢性に経過し反復する頭痛で、生命を脅かすものではありません。
これらの良性の頭痛の中から、生命を脅かす危険な頭痛を拾い上げることが重要なのは言うまでもありません。危険な二次性頭痛を拾い上げるために、次のようなチェックリストが役立ちます。
危険な二次性頭痛を疑うチェックリスト
突然発症の頭痛
今までに経験したことのない頭痛
いつもと様子が異なる頭痛
頻度と程度が増していく頭痛
50歳以降に初発した頭痛
嘔吐と血圧上昇を伴う頭痛(脳圧亢進)
神経脱落症状を伴う頭痛
発熱や髄膜刺激症状を有する頭痛
これらの一つでも相当するものがあれば、二次性頭痛を疑います。しかし、患者の記憶が曖昧なことが多く、必ずしもこのようなチェックリストがうまく働くとは限りません。
ここでは私案ではありますが、頭痛の発症経過のみに注目して、頭痛診断の流れを簡単にまとめてみました。タイトルは「いろいろある頭痛」とでもしましょうか。私の日常診療に少しでも役立つことを願っています。
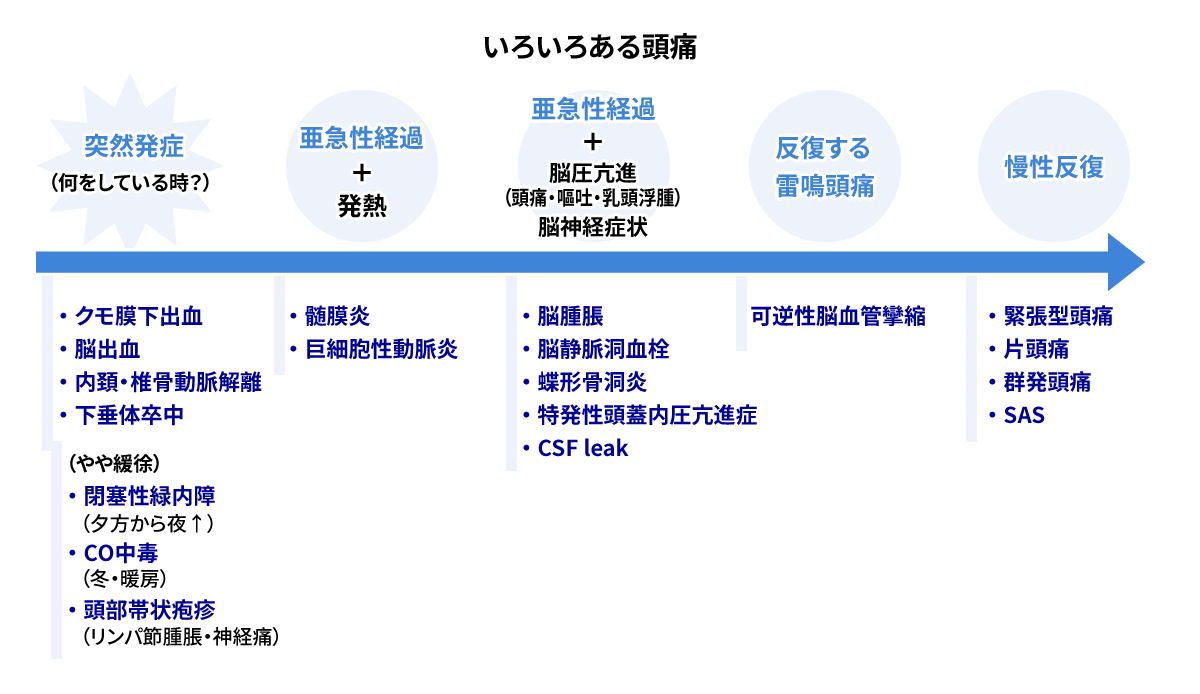
発症経過にワンポイントの症状を加えて、突然発症 ➡ 亜急性経過+発熱 ➡ 亜急性経過+脳圧亢進/脳神経症状 ➡ 反復する雷鳴頭痛 ➡ 慢性反復 に分類します。
突然発症に関して、「急に起こりましたか?」と聞いても記憶が曖昧で、はっきりとした返事をもらえることは少ない印象があります。「何をしているときに、頭痛が起こりましたか?」と聞くとよいと思います。
突然発症の頭痛
これらの疾患を診察室で鑑別するよりも、突然発症の頭痛では頭部CTや脳MRI/MRAを勧めることが大切です。近くに検査をすぐに依頼できる病院がないときには、救急車を手配するのも一法です。
突然発症の中でも、やや緩徐な発生様式を取るものの急を要するのが、急性閉塞隅角緑内障、CO中毒、頭部の帯状疱疹 などです。
急性閉塞性緑内障
急性閉塞性緑内障は、瞳孔が散大する夕方から夜間にかけて発症しやすく、患側の結膜充血、角膜混濁、霧視、中等度の散瞳や対光反射の遅延、眼球触診で患側眼球の岩のような硬さ、ペンライト法で虹彩鼻側の影を確認する などが診断に有用です。
CO中毒
CO中毒は、冬期に密閉された部屋でこたつや石油ストーブ、練炭などを使用したときに起こりやすくなります。パルスオキシメーターでは評価不能で、血液ガス分析が必要です。
急性中毒症状から回復しても、遅れて現れる(発症後20日以内)遅発性脳症に留意します。
頭部帯状疱疹
頭部帯状疱疹に限らず、帯状疱疹では疱疹が出現する3~4日前から神経痛様のピリピリとした痛みを自覚するようになります。頭部帯状疱疹では同時に頸部リンパ節腫大を呈することもしばしばあります。
緊急性は高くありませんが、患者に帯状疱疹の可能性を説明しておくことは、患者との関係を良好に保つために大切です。
発熱を伴う亜急性経過
髄膜炎
髄膜炎の診断には後部強直やJolt accentuationが有名ですが、結核性髄膜炎などこれらの検査が陽性になりにくいものも存在します(後部強直が約24%で陰性)。また、レジオネラ肺炎では肺炎発症前に発熱と頭痛が1~2日先行することがあります。
巨細胞性動脈炎GCA
巨細胞性動脈炎GCAですが、当院の自験例で髄膜炎様の頭痛で発症し、結果的にGCAであった例があり、加えることにしました。50歳以降の新規発症の頭痛では、GCAを忘れないことが大切です。
脳圧亢進または脳神経症状を伴い亜急性経過
脳静脈洞血栓症
脳静脈洞血栓症は比較的まれですが、若年者からみられる疾患です(約78%が50歳未満)。急激な経過をとるもの(突発性や24時間以内の急性発症)と、頭痛が数週間先行するものとがあります。最も多い初発症状は、頭蓋内圧亢進による頭痛で70~90%にみられます。
局所脳神経症状は動脈支配に一致しない所見があることから、本症の診断が困難なことがあります。上矢状静脈洞、次いで横静脈洞、海綿静脈洞の順にみられます。
蝶形骨洞炎
蝶形骨洞単独に生じる副鼻腔炎は、全副鼻腔炎の3%未満と比較的まれです。前例に頭痛を認め、視力障害(13%)や脳神経障害(8%)もみられます。脳神経障害では蝶形骨洞の最も近くを通過する外転神経障害が最多です。
本疾患の重篤な合併症である海綿静脈洞血栓症も、急性頭痛とⅢ、Ⅳ、Ⅴ1-2、Ⅵ神経障害を生じることに留意します。この場合、75%に髄液細胞増多を認めます。
特発性頭蓋内圧亢進症
特発性頭蓋内圧亢進症は、腫瘤性病変や水頭症といった明確な原因を伴わずに頭蓋内圧亢進を来す疾患で、診断基準(改訂Dandy基準)は次の通りです。
- 頭蓋内圧亢進の症状を認める(頭痛、一過性視覚障害、視力障害、拍動性耳鳴、乳頭浮腫、失明など)
- 神経学的異常所見や意識障害を伴わない
- 頭蓋内圧の亢進を認めるが、髄液の組成・性状に異常はない
- 脳画像検査で頭蓋内圧亢進の原因を特定できない
- 頭蓋内圧を亢進させるその他の原因が明らかになっていない
特発性頭蓋内圧亢進症は、妊娠可能年齢の肥満女性に好発するとされています。原因は明らかになっていませんが、静脈洞の狭窄・機能的閉塞による静脈圧の上昇や、それに伴う髄液の吸収障害などが関係しているのではないかと言われています。
症状としては、頭痛が最も多く、他に一過性視覚障害、視力障害、拍動性耳鳴などが挙げられます。視力低下が生じた後では、頭蓋内圧が正常に戻っても、通常は回復しないため、症状緩和に加え、視力の温存も治療目標となります。
治療法は、アセタゾラミド内服と体重管理、そして定期的な眼科受診も重要です。
「立位で軽減し、臥位で増悪する頭痛」「起床時の頭痛」という頭痛発症の特徴があれば、頭蓋内圧亢進による頭痛を疑います。
上大静脈症候群でも同様の機序による頭痛を伴うことがあります。睡眠時無呼吸症候群でも起床時の頭痛を伴うことがありますが、頭痛の程度に差があります。
脳脊髄液漏出症CSF leak・低脊髄圧症候群
脳脊髄液漏出症CSF leakや低脊髄圧症候群といった髄液が減少する病態では、起立性頭痛を主訴とし、めまい、耳鳴り、倦怠感、視覚異常など多彩な症状を示します。治療上であるブラッドパッチは2016年に保険収載されました。
髄液減少症は慢性硬膜下血腫を合併するなど危険な状態です。また、小児期の慢性頭痛、不登校児、起立性調節障害や体位性頻拍症候群の診断で治療効果の乏しい症例の中に髄液減少症が存在し、ブラッドパッチが有効であることが分かってきました。
反復する雷鳴頭痛
可逆性脳血管攣縮症候群RCVSの頭痛は雷鳴頭痛を表現されます。泣きわめくほどの強い頭痛と言われます。我慢できないほどの強い頭痛で、救急車を呼ばずにはおられないほどの強い頭痛です。1分以内にピークに達して、その後1~3時間ほど頭痛が続くこと、その後1カ月以内に繰り返し起こることが特徴です。
労作、性行為、入浴やシャワー、Valsalva手技、激しい感情の高ぶりなどをきっかけに発症するケースがよく見られます。
慢性反復
緊張型頭痛や片頭痛、群発頭痛の多くは、経過が長くすでに診断がついていることがほとんどです。このような場合でも、一度は脳CTまたは脳MRI/MRAを勧めておくことは大切です。
睡眠時無呼吸症候群SASでは、睡眠中に無呼吸を繰り返し酸素飽和度はその都度極端に下がります。疲れを取るための睡眠が逆にストレスになっている可能性があります。その結果、起床時に頭重感をになり自覚することになります。
※このサイトは、地域医療に携わる町医者としての健康に関する情報の発信をおもな目的としています。
※写真の利用についてのお問い合わせは こちら をご覧ください。








