Wide QRS tachycardiaでは「否定されるまで心室頻拍VTを疑え」が原則です。
Wide QRS tachycardiaでは第一に心室頻拍VTを疑うべきですが、変行伝導を伴う上室性頻拍が少なくありません。心室頻拍の中でも振幅が毎回ほぼ同じ高さを「単形成心室頻拍」、幅も高さも異なるQRS波を「多形性心室頻拍」と呼びます。
上室性頻拍でwide QRS tachycardiaを示すのは、
- もともと脚ブロックやWPWを有する患者が、洞性頻脈や発作性上室性頻拍症、頻脈性心房粗・細動を生じた場合(220/minを超える頻拍では1:1伝導の心房粗動の存在を疑います)
- 変行伝導を伴う上室性頻拍の場合
正常時に伝導障害はなくても、上室性頻拍の際に機能的不応期による右脚ブロックを合併する場合があります。
心拍数がある一定数より速くなると一過性に右脚ブロック、右軸偏位(下方軸)を来しやすくなりますが、これは右脚の不応期が左脚より長いために起こる機能的ブロックで病的意義はありません。
・変行伝導を伴った上室性頻拍では右脚ブロックまたは左脚ブロックに類似した波形となり、QRSの立ち上がりは急峻です。一方で心室頻拍では急峻でないことが多いとされます。
右脚ブロック型では左室の起電力を表す誘導では鋭いR波を呈すため比較的上室性と診断しやすいのですが、左脚ブロック型では完全なwide QRS となります。
・房室解離や洞調律による心室捕捉があれば心室頻拍と診断できます。P波が確認できれば、房室解離と判断可能です。
・血行動態が保たれたwide QRS頻拍ではATP投与を試みます。ATP投与により、洞調律に回復すれば上室性と判断できます。
頻脈性不整脈ではP波の検出が重要
頻拍の徐脈化または診断的治療を目的にATPやベラパミル(ワソラン@)を投与することがあります。これらは房室結節の伝導を抑えるためRR間隔が延長し、P波が明瞭となります。
これにより、心房頻拍もしくは心房粗動、心房細動の診断が可能となります。
もし頻拍が停止すれば、房室結節をリエントリー回路の一部とする頻拍(房室結節リエントリー性頻拍、房室リエントリー性頻拍など)の可能性が高くなり、頻拍診断の重要な指標となります。
なお、WPW症候群による偽性心室性頻拍には、ベラパミル(ワソラン@)などの房室結節伝導抑制薬は避けるようにします。
始めに戻りますが、wide QRS tachycardiaでは「否定されるまで心室頻拍VTを疑え」が原則です。診断的なATP投与は心停止を起こすと診療所では対応が困難で、このような治療を行うのは難しいのが実際です。当院ではできるだけ専門病院に紹介するようにしています。
Wide QRS tachycardiaの鑑別診断は、
- 持続する単形性心室頻拍
- 伝導障害を伴う心房細動
- 上室性期外収縮の伝導障害
- 発作性上室性頻拍症の変行伝導
- 心室性期外収縮の連発
ブルガダらによる診断アルゴリズムによれば、
- すべての前胸部誘導がRSパターンでなければ心室頻拍である
- 胸部誘導のRS間隔が1つでも100ms以上であれば心室頻拍の可能性が高い
- 房室解離が存在すれば当然心室頻拍である
とされており、1~3の全てがそろった場合の感度は82%、特異度は98%だったといわれます。しかし不整脈の専門家でない限り、この診断アルゴリズムを正しく理解することは難しそうです。
房室解離とは
房室解離とは、洞調律が遅くなりその発生頻度が下位中枢の生理的興奮頻度よりも少なくなった時(例: 洞不全症候群に伴う結節補充調律)あるいは下位中枢の自動能が亢進し洞調律の興奮頻度よりも多くなった時(例: 頻拍性心室調律)を言います。PP間隔>RR間隔となります。
*房室解離と接合部調律は同意義です
心筋細胞には自動能があり、その頻度は洞結節が毎分60〜90。房室結節が40〜60、His束が35〜40、プルキンエ線維以下が35未満と言われています。
30〜35歳程度までは洞調律は安静時の副交感神経の影響が大きく、若年者の場合、部活動などでスポーツを定期的に行うことでtraining vagotony(トレーニングを続けると安静時の副交感神経の働きが強まり交感神経が安定する)を生じ、安静時の心拍数減少、徐脈性不整脈の出現となります。
心室頻拍にはどのような種類があるのでしょうか?
○左室起源
- ベラパミル感受性心室頻拍(左室起源特発性心室頻拍:右脚ブロック型、上方軸)
- 左室流出路起源心室頻拍(右脚ブロック型、下方軸)
○右室起源
- 不整脈原性右室心筋症ARVC(左脚ブロック型、上方軸)
- 右室流出路起源心室頻拍(左脚ブロック型、下方軸)
○カテコラミン誘発多形性心室頻拍(2方向または多形性心室頻拍)
心室頻拍をまとめて表にすると、理解しやすくなります
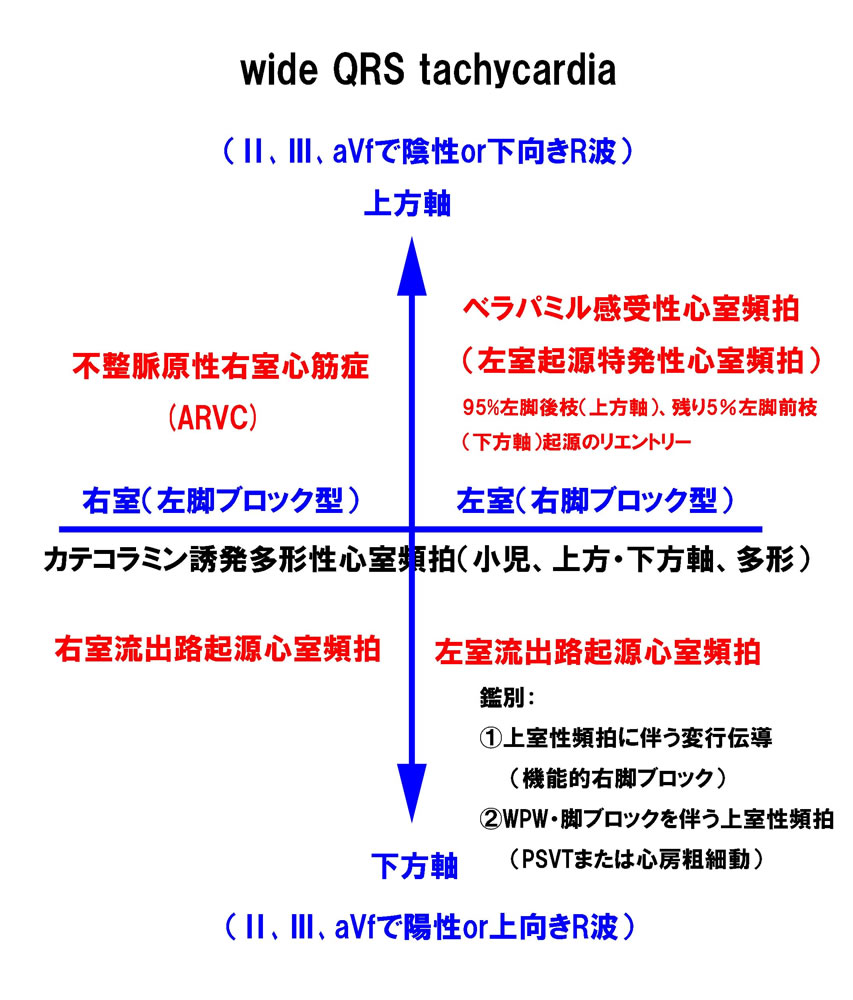
*この表では心室を4つに分けています。心房はこの表には含まれないことに注意します。右2つは右心室、左2つは左心室です。それぞれ上方軸、下方軸に分けて表しています。
上方軸はⅡ、Ⅲ、aVfで下向きR波、すなわち陰性R波
下方軸はⅡ、Ⅲ、aVfで上向きR波、すなわち陽性R波
左室起源では右脚ブロック型
右室起源では左脚ブロック型
となることに注意します。
○左室起源
ベラパミル感受性左室頻拍症(左室起源特発性心室頻拍)
右脚ブロック型・上方軸(Ⅱ、Ⅲ、aVfで下向きR波、すなわち陰性R波)のwide QRS頻拍では左室起源特発性心室頻拍を疑います。本症はベラパミル感受性左室頻拍症とも呼ばれます。
左脚後枝(上方軸)または前枝近傍(下方軸)のプルキンエ繊維を頻拍回路に含むリエントリー性機序で、ベラパミル静注が有効です。ベラパミルの経口投与の予防効果の有効性は不明です。
上室性頻拍に伴う変行伝導を伴う場合には機能的右脚ブロックとなりますが、電気軸は下方軸となり、上方軸を呈することはありません。またV6のR/S比が1以下になるのもVTを支持します。
我が国では持続性心室頻拍の20%が特発性頻拍とされ、その半数がベラパミルで停止可能な、左室内のリエントリーを機序とします。
心電図はwide QRSで右脚ブロック+左軸偏位(上方軸:Ⅱ、Ⅲ、aVfで下向きR波、すなわち陰性R波)の波形を示し、V5~V6誘導でR波高<S波高となることが特徴です。ベラパミル感受性と言っても経口投与による効果は弱く、ほとんどが再発を繰り返します。
左室流出路起源心室頻拍
特発性心室頻拍の残りの半数は左室流出路起源ですが、その心電図は下方軸(Ⅱ、Ⅲ、aVfで上向きR波、すなわち陽性R波)となります。また流出路起源の心室頻拍の多くはATPで停止します。
ベラパミル感受性心室頻拍
右脚ブロック・上方軸(左軸偏位)型の心室頻拍ではCaチャネル遮断薬(ベラパミル)が有効(新生児、乳児を除く)です。
ベラパミル感受性心室頻拍は、小児の特発性心室頻拍の中では流出路型心室頻拍に次いで多いです。本症の発生機序はリエントリーと考えられており、起源は90~95%が左脚後枝で5~10%が左脚前枝領域です。
心電図は左脚後枝起源では右脚ブロック・左軸型(上方軸)、左脚前枝起源では右脚ブロック・右軸型(下方軸)となります。小児の頻脈性不整脈の原因としては発作性上室頻拍PSVTが最も多いです。
本症はほとんどの症例でベラパミル(ワソラン@)のようなCaチャネル遮断薬の投与(投与量は成人では5mg/kg、小児では0.1~0.2mg/kgの静注)で頻拍は停止します。
*左脚前枝はLADと同様に左室前壁を下方に向かう→(右軸を形成)→blockでは左軸偏位(上方軸)
*左脚後枝はCXと同様に左室後側壁を左方に向かう→(左軸を形成)→blockでは右軸偏位(下方軸)
○右室起源
不整脈原性右室心筋症ARVC
若年の動悸・失神があり、V1~V3で陰性T波、ε波、左脚ブロック・上方軸型VPCであれば不整脈原性右室心筋症ARVCを疑います。本症は右室を中心とする心機能低下や右室起源を主とした心室不整脈を認める(拡張型)心筋症です。3~5割に家族歴を認めます。
右側胸部誘導でV陰性化は、病初期から現れる右室の再分極異常所見で診断価値も高いです。脱分極・伝導異常としてε波が右側胸部誘導でQRS波終末とT波の間に認める低電位の波形で、本症の約3割に認めます。その後提唱されたdelayed S-wave upstrokeは心電図異常の中で最も陽性率が高いです。
右室の心筋障害、菲薄化を認めることから上方軸(左軸偏位)を来しやすく、心室性不整脈は左脚ブロック型をとりやすいです。
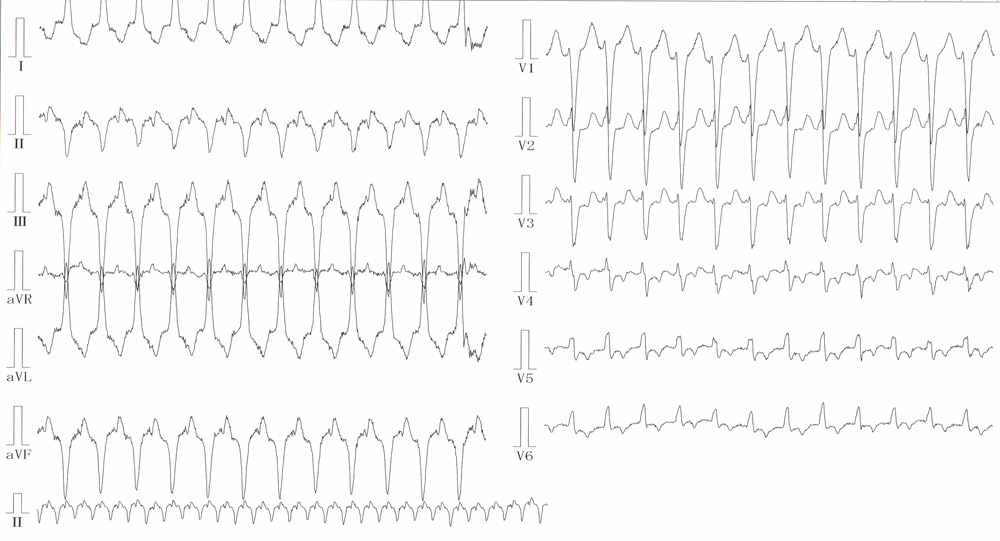
当院で記録された51歳女性の不整脈原性右室心筋症の心電図です。左脚ブロック型、上方軸であることが分かります。前胸部誘導のR波の立ち上がりは急峻でなく、心室頻拍であることが示唆されます。
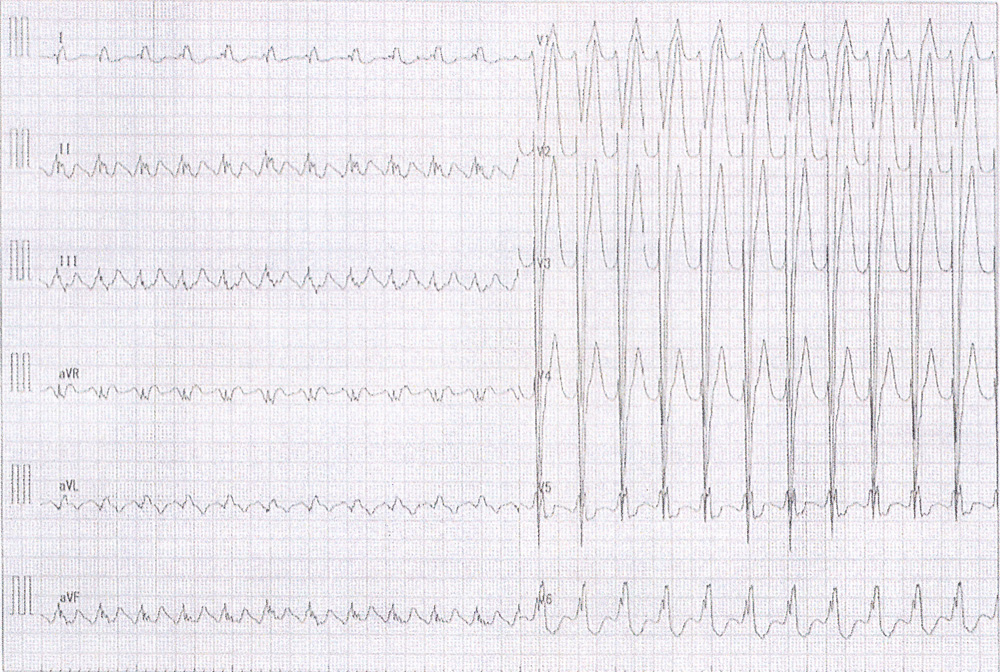
2:1伝導心房粗動の例です。心拍数137/minのwide QRS tachycardiaを示します。
左脚ブロック型の心室波ですが、前胸部誘導のQRS波はrSでrの幅は狭く、S波の立ち下がりは急峻です。さらに下壁誘導(Ⅱ、Ⅲ、aVf)のT波のあたりをよく見るとギザギザ状の鋸歯状の波が疑われる形です。
右室流出路起源特発性心室頻拍
左脚ブロック・下方軸型の心室性期外収縮や心室頻拍は、右室流出路起源を疑います。
心室性期外収縮がV1誘導でrSパターン、II、III、aVf誘導でQRS波形が上向き(左脚ブロック型、下方軸)であれば、起源は右室流出路と考えられます。
右室流出路起源特発性心室頻拍はVT全体の10〜20%を占め、30〜50歳代に好発する予後良好な病態ですが、時に心室細動や多形性心室頻拍に移行し心臓突然死に至ることもあるため、重症度の見極めは重要です。重症例の指標として失神発作の既往、多形性心室頻拍の出現が挙げられます。
主訴は動悸が多く、失神発作はまれです。精神的興奮や発熱、運動、内因性または外因性の交感神経活性の増加により出現し増悪することが多いです。治療薬はβ遮断薬の内服が第一選択となるが薬剤抵抗性も存在します。その場合はカテーテル焼灼術も考えます。
カテコラミン誘発多形性心室頻拍
カテコラミン誘発多形性心室頻拍は極めて稀な疾患で小児に見られます。突然死を起こしやすいです。本疾患では、カテコラミン投与や運動負荷により2方向性(上方・下方軸)あるいは多形性のVTが誘発されVFに移行します。
診断の際には、QT延長やブルガダ症候群、低カリウムや低マグネシウム血症などの電解質異常、心筋症、虚血性心疾患に注意します。
特発性心室細動は完全皮下植え込み型除細動器S-ICDのよい適応
早期再分極(J波)症候群およびBrugada症候群
健常者での早期再分極の出現頻度は3~20%程度で、これまでは良性所見と考えられてきました。しかし、特発性心室細動の患者に早期再分極が高率に認められることが判明したことから、「早期再分極(J波)症候群」と呼ばれるようになりました。
本症とBrugada症候群はかなりオーバーラップする疾患と考えられていますが、薬剤に対する反応にやや相違が見られます。
下壁誘導(Ⅱ、Ⅲ、aVf)の早期再分極は、側壁誘導(Ⅰ、aVL、V4~V6)の早期再分極と比較してリスクが高く、特に下壁誘導で0.2mV以上の早期再分極を認める場合は、不整脈による死亡は早期再分極が観察されない症例と比較して約3倍高いと言われます。
発作時の薬剤治療としてはイソプロテレノールの点滴静注が有効で、慢性期のVF抑制には、キニジンやシロスタゾールが高い有効性です。
QT延長症候群
QT延長症候群はQT延長を示し、TdPや心室細動を起こして失神や突然死を来す疾患です。先天性と後天性(二次性)があり、先天性QT延長症候群はイオンチャンネル蛋白の遺伝子変異によって起こります。現在12種類の原因遺伝子が特定されています。
遺伝形式が明らかになっているものに、常染色体劣性遺伝で先天性聾を伴うJervel-Lange-Nielsen症候群と常染色体優性遺伝で先天性聾を伴わないRomano-Ward症候群、その他の遺伝性が明瞭でない散発性(孤立性)があります。
また、二次性QT延長症候群は、薬物や電解質異常、心疾患、代謝異常などの後天的要因で生じます。QT延長症候群の薬物治療は、β遮断薬が第一選択薬で、その他にはメキシレチンやベラパミルなども使用されます。
QT延長症候群では、失神の既往と突然死の既往歴を確認する必要があります。薬物治療で反応が見られず、運動制限がある場合には、植え込み型除細動器ICDや左側心臓交感神経節切除術などの適応になります。
Ⅰ群抗不整脈薬(サンリズム@ など)の投与の際に注意
Ⅰ群抗不整脈投与では日頃からQRS幅に注意し、sick dayの服薬指導が大切です。
血清Cr値が正常範囲内であっても、低体重の高齢者ではeGFRやCCrは低下しており、通常の用法用量でも中毒域に達する可能性は高いです。高齢者では血清Cr値だけでなく、年齢と体重を考慮した投与量設定が好ましいです。
食欲低下や脱水のあるsick dayでは、サンリズム@の内服については医師に相談するように、日頃から指導することが望ましいです。
※このサイトは、地域医療に携わる町医者としての健康に関する情報の発信をおもな目的としています。
※写真の利用についてのお問い合わせは こちら をご覧ください。








