| 発熱診断のコツ その② | |
|---|---|
| 6 | 下痢や咳がなく、発熱のみ先行することも |
|
|
| 7 | 頚部リンパ節腫大または頚部痛 |
|
|
| 8 | 周期的発熱 |
|
|
ステップ6:下痢や咳がなく、発熱が先行することも
カンピロバクター腸炎
カンピロバクター腸炎の潜伏期は1~7日(平均3日)と長いのが特徴で、下痢や発熱から発症します。ただし、発熱が消化器症状に先行する場合や、局所症状に乏しい場合があるため、インフルエンザなどと鑑別が必要となる場合があります。あらかじめ問診で鶏肉摂取(とくに鳥刺しや生レバ、ユッケなど)を確認する必要があります。
マイコプラズマやクラミドフィラなど非定型肺炎
非定型肺炎では咳嗽が主症状になりますが、頭痛や消化器症状などの肺外症状で発症することがあります(下表)。
| 非定型肺炎の臨床症状 | ||||
|---|---|---|---|---|
| C.pneumoniae | L.pneumoniae | M.pneumoniae | C.psittaci | |
| 咳嗽 | 90.2% | 68.8% | 100% | 78% |
| 呼吸困難 | 43.9% | 45.8% | 21.7% | 24% |
| 頭痛 | 17.1% | 29.2% | 34.7% | 87% |
| 悪心もしくは嘔吐 | 2.4% | 10.4% | 2.1% | 49% |
| 下痢 | 9.8% | 25% | 2.1% | 20% |
「発熱の4日ルール」に従って胸部X線を撮影することが、肺炎を見落とさないために大切です。
レジオネラ肺炎の初期
レジオネラ肺炎では初期には発熱と頭痛が先行し、3~4日遅れて胸部X線で肺炎像が見られるようになります。病初期には注意が必要です。
ステップ7:頚部リンパ節腫大や頸部痛に注意します
10~20歳台の発熱+頸部リンパ節腫脹=伝染性単核症または菊池病を疑う
伝染性単核症(EBV、CMV、HIV など)
伝染性単核症では、発熱94.6%、頚部リンパ節腫大89.3%の他、咽頭・扁桃炎73.6%、肝機能障害82.1%、脾腫62.5%、発疹31.4%、眼瞼浮腫30.4%、口蓋出血斑12.5%などが見られます。
発疹は主に体幹、上肢に出現し、斑状、丘疹状の麻疹様あるいは風疹様紅斑で、その形態は多彩です。アンピシリン(ABPC)を 内服すると薬疹を生じて、鮮明な浸出性紅斑様皮疹や丘疹などを呈します。眼瞼浮腫と発熱が同時にあれば、伝染性単核症を疑うことも重要です。
若者や学童の伝染性単核症ではEBV感染を疑いますが、中年患者ではCMV(サイトメガロウィルス)感染を考えます。HIV感染は成人では常に考慮します。
菊池病
菊池病(壊死性リンパ節炎)は良性の炎症性リンパ節疾患で、40歳以下(平均21歳)の女性に多く、有痛性頸部リンパ節腫脹(56~98%)と発熱(30~50%)が主症状です。丘疹性紅斑や滲出性紅斑などの皮疹(約10%)、白血球数低下(約50%)、LDHやCRPの上昇を認めることがありますが、異型リンパ球や肝機能障害はありません。
1~4ヶ月の経過で自然軽快しますが、3~10%で再燃が認められる他、約3%で全身性エリテマトーデスに移行することがあります。鑑別には、伝染性単核症の他、全身性エリテマトーデス、結核性リンパ節炎、悪性リンパ腫などが挙げられます。
学童で頸部リンパ節腫脹が軽度で発熱だけが続くと、菊池病の診断が困難なことがあります。症状に特徴がなく、発熱だけが続くときは菊池病も念頭に置きながら、特に頸部リンパ節の腫れがないか注意します。
川崎病
川崎病は4歳以下、とくに1歳前後の子どもに多く起こります。高熱はすべての患者にみられる症状で、眼瞼結膜の充血や唇・舌の症状(乾燥や充血、イチゴ舌)、発疹、手足の症状(手足が赤く腫れ、指先の皮がむける)は約90%の患者に現れます。
これらの症状は溶連菌感染症に類似しますが、溶連菌感染症はもう少し年長になって、保育所などに通園するようになってから感染します。
首のリンパ節の腫れは約70%にみられます。やや年長になって発症する川崎病では、高熱と比較的大きなリンパ節腫脹(ときに500円硬貨くらい)が先行することがあり、川崎病診断の手がかりになることがあります。
亜急性甲状腺炎
亜急性甲状腺炎は上気道炎を前駆症状として破壊性甲状腺炎を起こす疾患で、甲状腺の有痛性腫瘤と甲状腺機能亢進症を生じます。腫瘤は外からも分かり、圧痛が著明で診断は比較的容易です。甲状腺エコーでは、圧痛部位に一致して返縁不整の低エコー域を認めます。
痛みは数日から数週後に反対側に移動することがあります(クリーピング現象)。また、甲状腺の痛みは喉の痛みと表現される場合があり、嚥下により甲状腺は上下方向に移動するため嚥下痛を起こします。
発熱と疼痛に対してはNSAIDSを投与しますが、症状が強いときには経口ステロイドを考慮します。甲状腺機能は徐々に正常化しますが、約15%では甲状腺機能低下症が起こると言われます。
高安病
高安病は大動脈とその分枝における血管炎で、アジア人の若年女性に好発します。病初期には発熱や血管痛などの炎症症状を起こすことが多いですが、病初期には手がかりが乏しいことがあります。
頸動脈に炎症を来した場合に、頸部痛を起こすことがあります。頸部の触診を丁寧に行い、頸動脈に沿って圧痛を認めることが参考になります。腰背部痛があり、腹部大動脈に沿った圧痛がある場合は同部の血管炎を疑います。
若年女性の不明熱では、血管痛を示唆する病歴や身体所見を見逃さないように注意します。
解離性大動脈瘤
解離性大動脈瘤は一般には重度の胸背部痛や大動脈分枝の虚血症状を起こしますが、6.4%は胸背部痛を訴えないと言われます。
また、大動脈解離は発熱の原因にもなります。保存的加療の場合の発熱期間は15.9±11日と報告されています。
高齢者に急性発症した頸部~肩痛、微熱では解離性大動脈瘤(Stanford A型)も忘れないようにします。当院でも同じような経験がありますが、ときにリウマチ性多発筋痛症や環軸関節偽痛風などと間違えないようにします。
巨細胞性動脈炎
巨細胞性血管炎GCAは50歳以降の高齢者に発症し、代表的な症状は頭痛、顎跛行、視力低下ですが、歯痛、咽頭痛など歯科、耳鼻咽喉科領域の症状を認めます。しばしばリウマチ性筋痛症を伴うとされます。
高齢者の新規発症の頭痛に加えて、発熱を伴う歯科・耳鼻科症状の鑑別に巨細胞性血管炎を鑑別に入れます。
リウマチ性多発筋痛症
リウマチ性多発筋痛症PMRは、平均70歳前後の高齢者に起こり、80歳代もまれではありません。発熱や頸部、肩、腰、大腿など四肢近位部(近位筋)の疼痛を主訴とする原因不明の炎症性疾患です。筋肉痛のため、起き上がるのが困難になります。
PMRの発熱は、微熱(37℃台)であり、高熱(38℃以上)はまずありません。まず始めに整形外科を受診することが多く、診断がつかずに患者が諦めかかって相談を受けて始めて分かることがあります。診断までの経過が長くなると、発熱は明らかでなくなります。
見つけるポイントは、起き上がるのが困難なほどの筋肉痛と両上肢の挙上(バンザイをしてもらいます)がスムーズにできないことです。ふつう、赤沈値の亢進、CRP値などの炎症反応の上昇を認めますが、経過が長くなるとCRP上昇はごく軽度のことがあります。本症を疑ったとき、少量のプレドニンを投与して、症状が改善するかどうかを調べます。
リウマチ性多発筋痛症はしばしば遭遇するコモンな疾患です。本症を疑ったときには、巨細胞性動脈炎、骨髄腫、傍腫瘍症候群、環軸関節偽痛風、副腎機能不全、多発性筋炎などが隠れていないか注意します。
環軸関節偽痛風
環軸関節偽痛風CDSは環軸歯突起周囲にある靱帯の石灰化に関連する、結晶誘発性関節炎(ピロリン酸カルシウム結晶沈着症)の一つで、高齢者に急性発症する頸部から上肢帯にかけて疼痛を起こします。後頸部痛(100%)、頸部のこわばり(98%)、発熱(80.4%)が一般的な症状です。
本症を見つけるポイントは、高齢者(70歳以上)の急な頸部の回旋時の痛み、すなわち「朝起床時から急に起こる寝ちがい」であると考えています。
「寝ちがい」様の痛みは、石灰沈着性頸長筋腱炎でも起こりますが、決定的な違いは年齢です。石灰沈着性頸長筋腱炎は30~50歳代に好発し、頸部の回旋運動だけでなく、屈曲、伸展、側屈すべての動きで疼痛が誘発されます。本症では発熱はありません。
ステップ8:周期的な発熱ではないか?
周期性発熱症候群としては、代表的な家族性地中海熱とPFAPA症候群を考えます。
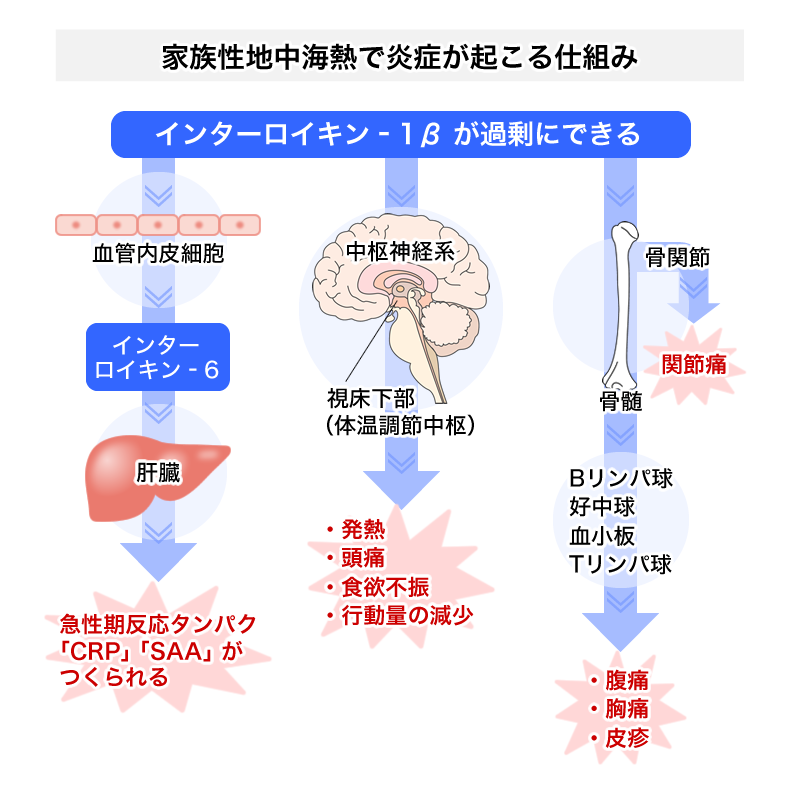
家族性地中海熱
家族性地中海熱は急性の発熱と身動きできないほどの激しい漿膜炎(多くは腹膜炎、心膜炎や胸膜炎もあります)の発作を長年にわたって繰り返す常染色体劣性遺伝の自己炎症性疾患です。
発作は2~3日で自然観開始、間欠期は無症状で、月経やストレスが誘因となります。発熱間隔は4週間ごとが多いです。
発症年齢は10歳以下が65%、20歳以下まで含めると90%となりますが、大人の発症例もあります。まれな疾患で診断に至るまで長い年月を要してしまいがちで、大人になってから始めて診断されることもあります。
耐えがたい腹痛や胸痛の問題だけでなく、治療が遅れるとAAアミロイドーシスを発症し、これによる腎不全が主要な死因になります。7~40%に浮腫性紅斑が認められ、丹毒様紅斑とも呼ばれます。
3日以内に軽快する38℃以上の発熱を3回以上繰り返す病歴、発作時の重症度および炎症反応、コルヒチンに帯する良好な反応性などから診断されます。
PFAPA症候群
PFAPA症候群は一般に2~5歳で発症する小児の疾患ですが、成人発症(25.9±8.3歳)の報告もあります。Clockwork periodicityと表現される規則的な周期熱(発熱の間隔は平均24日:3~8週)に、アフタ性口内炎、咽頭炎、頸部リンパ節炎を伴います。
診断のための特異マーカーはなく、
- 5歳未満発症の規則的な周期熱、
- 上気道感染がなく、アフタ性口内炎、頸部リンパ節炎、咽頭炎のいずれか一つを伴う、
- 周期性好中球減少症の除外、
- 間欠期の症状の消失、
- 正常な成長と発達
の5項目からなる診断基準により臨床的に判断します。
診断的治療として、発熱時のプレドニン(1~2mg/kg)の内服後数時間内に著効することが、家族性地中海熱との鑑別点になります。
家族性地中海熱は漿膜炎が中核症状ですが、PFAPF症候群は口腔咽頭症状が中心になります。
成人スティル病
成人スティル病では、1日に1、2回ほど39度以上の高熱が出ます。夕方から明け方にかけて発熱することが多く、発熱した際に皮疹や咽頭痛、関節痛が起こることがあります。
皮疹はサーモンピンク疹と呼ばれ、ピンク色の皮疹が腹部や背部、大腿部などにできますが、発熱したときに悪くなり、熱が下がると消失します。
関節痛や関節の腫大は、手首・肘・肩・膝・足などの大関節を中心に起こり、関節症状も発熱したときに悪くなります。血液検査ではフェリチンが著しく高くなり、80%以上の好中球増加を伴う白血球増加(10000/ml以上)を認めます。
一日の中で高熱が上下する疾患(弛張熱)は成人スティル病の他、敗血症、膿瘍、膠原病 などが挙げられます。
回帰熱
回帰熱はシラミまたはダニによって媒介されるスピロヘータの一種ボレリアを病原体とします。菌血症による発熱期、菌血症を起こしていない無熱期を3~5回程度繰り返す、いわゆる回帰熱を特徴とします。
感染後5~10日を経て菌血症による頭痛、筋肉痛、関節痛、羞明、咳などをともなう発熱、悪寒がみられます(発熱期)。発熱期は3~7日続いた後、いったん解熱します(無熱期)。
無熱期では血中から菌は検出されませんが、発汗、全身倦怠感、時に低血圧や斑状丘疹をみることもあります。この後5~7日後再び発熱期に入ります。
マラリア
もう少し短い周期で発熱を繰り返すのはマラリアです(三日熱・四日熱マラリア ほか)。これらは、海外旅行で感染する場合が多く、旅行先を確認する必要があります。
※このサイトは、地域医療に携わる町医者としての健康に関する情報の発信をおもな目的としています。
※写真の利用についてのお問い合わせは こちら をご覧ください。