1.発熱診断のコツ-その① ステップ1~5
1.発熱診断のコツ-その② ステップ6~8
1.発熱診断のコツ-その③ ステップ9~13
| 発熱診断のコツ その④ | |
|---|---|
| 14 | 老人ではまず悪性リンパ腫を疑い、次いで炎症反応と関節痛があれば血管炎、膠原病を疑う |
| 悪性リンパ腫および血液疾患 血管炎症候群、膠原病および類縁疾患 リウマチ性多発筋痛症 好酸球増多症候群、サルコイドーシス、アミロイドーシス IgG4関連疾患、Cogan症候群、再発性多発軟骨炎 |
|
| 15 | 炎症性腸疾患は全身疾患と考えよう |
| 潰瘍性大腸炎、クローン病 | |
ステップ14:老人ではまず悪性リンパ腫を疑い、次いで炎症反応と関節痛があれば血管炎、膠原病を疑う
悪性リンパ腫では、原因不明の発熱や体重減少、寝具の取り替えを要するほどのひどい寝汗(盗汗)がみられることがあり、これら3つの症状はB症状とも呼ばれます。その他、全身倦怠感、貧血を認めることがあります。
リンパ節腫脹は初期症状として見られることが多く、頸部や腋窩、鼠径部などリンパ節の多いところに、通常痛みのないリンパ節腫脹として現れます。
しかしこのようなリンパ節腫脹が体表面で明らかでない場合は診断が難しく、画像診断で偶発的な胸腔や腹腔内リンパ節腫脹で発見されることもあります。悪性リンパ腫が前縦隔腫瘍や涙腺腫瘍、扁桃腫大として発見されることがあります。
高齢者の白苔を伴う扁桃炎では、細胞性免疫の低下を疑い、リンパ腫も鑑別に挙げます。皮下脂肪織炎様T細胞性リンパ腫では、無痛性の下肢結節性紅斑として現れます。ホジキンリンパ腫では約3割に、夜間に増悪する掻痒症を認めることがあります。
リンパ腫の末梢神経、神経根あるいは神経叢への直接浸潤は neurolymphomatosis と呼ばれ、有痛性多発性神経障害および多発神経根障害、馬尾障害を呈することがあります。血管内リンパ腫では通常リンパ節腫脹は認められず、血管内に増殖した腫瘍細胞がさまざまな臓器に浸潤します。
血液検査で原因の明らかでないLDH上昇やフェリチン上昇を認めた場合には、悪性リンパ腫も鑑別の一つに挙げます。また、腹部膨満感を訴える患者では、腹部超音波で腹部大動脈周囲のリンパ節腫大の有無にも注意します。
老人の原因不明の発熱ではまず、悪性リンパ腫を疑います。次いで血液検査で炎症反応があり、関節痛が認められた場合には血管炎と膠原病を疑います。
血管炎と膠原病は全身症状を起こすことで知られますが、初期には必ずしも全身症状を起こすわけではないことに注意します。膠原病は特徴的な症状を有することと、血液検査で自己抗体を認めることから、膠原病を疑うことさえできれば、診断に困ることは比較的少ないと思います。
血管炎は膠原病よりも進行が早く、病初期から全身症状を起こしやすい印象があります。当院でも川崎病、IgA血管炎、高安動脈炎、バージャー病、EGPA、MPA、GCA(疑い)の経験があり、珍しい疾患とはいえ遭遇する機会はゼロではありません。
血管炎を見つけるポイントはいくつかあると思いますが、特徴の一つは発症年齢と思います。
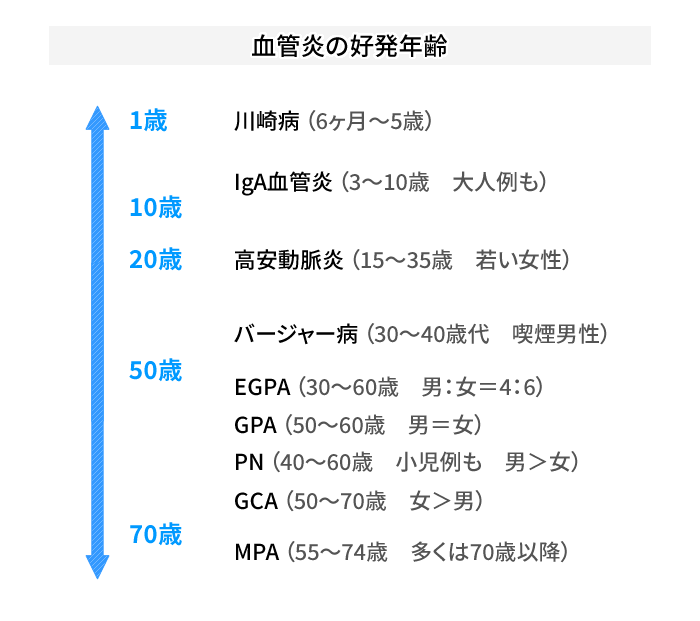
(表)血管炎の好発年齢
*EGPA:好酸球性多発血管炎性肉芽腫症、GPA:多発血管炎性肉芽腫症、PN:結節性多発血管炎、GCA:巨細胞性血管炎、MPA:顕微鏡的多発血管炎
乳幼児期は川崎病、幼児期から学童期はIgA血管炎を考えますが、高齢発症の例もあります(約10%)。高安動脈炎は20歳前後の若い女性、バージャー病は50歳までの喫煙男性です。閉塞性動脈硬化症ASOと鑑別が問題になりますが、ASOは高齢発症であり、バージャー病とは年齢層が異なります。MPAは70歳以降の高齢発症である特徴があります。
血管炎に共通する全身症状は発熱や体重減少などですが、一方ではそれぞれの疾患に特徴的な局所症状があります。それらをまとめてみました。
| 血管炎の特徴 | |
|---|---|
| 1.川崎病 | 高熱、目の充血、イチゴ舌、手足のテカテカ・パンパンなどは年長児の溶連菌感染症に類似、やや年長児になると早期から大きな頚部リンパ節の腫大 |
| 2.IgA血管炎 | 激しい腹痛から始まり、下肢の関節痛で歩くのも困難、次いで下肢の浸潤を触れる紅斑 |
| 3.バージャー病 | 50歳以下の喫煙男性、多臓器障害を伴わない点が、他の血管炎と異なる、四肢末梢の動脈性循環不全(レイノー現象など) |
| 4.EGPA | 気管支喘息、アレルギー性鼻炎が先行し、著明な好酸球増多、血沈亢進、血小板増加、IgE高値、MPO-ANCA陽性 |
| 5.GPA | 発熱や体重減少、上気道から下気道症状および腎障害、PR3-ANCA陽性 |
| 6.PN | 発熱や体重減少などの全身症状と腎不全、多発単神経炎、筋痛、皮膚病変、消化器症状など、まれながら指趾壊疽 |
| 7.GCA | 発熱(50%が微熱、15%が高熱)や体重減少、新規発症頭痛、顎跛行、視力低下、側頭動脈の怒張・圧痛・拍動消失、PMR合併(約50%) |
| 8.MPA | 全身症状とともに尿潜血・蛋白の増加、血清Cr上昇し腎不全へ、皮疹(約60%:紫斑、網状皮斑など)、多発性単神経炎(約60%)、関節痛(約50%)、MPO-ANCA陽性 |
*PMR:リウマチ性多発筋痛症
リウマチ性多発筋痛症PMRは内科外来で稀ならずみられます。患者の主訴の特徴は、四肢近位部の筋肉痛や関節痛のため、起き上がる、寝返りをうつなどの日常動作が困難になる点です。両上肢を上げてもらうと、辛そうにして不十分にしか上げることができません。
PMR様の症状をみたときは、GCAや多発性骨髄腫、その他の疾患に伴ってPMR様症状が起こることがあり、これらを鑑別する必要があります。
(表)高齢者で両上肢を挙げることが困難な時に、鑑別すべき内科疾患
- リウマチ性多発筋痛症
- 巨細胞性動脈炎GCA
- 骨髄腫
- 環軸関節偽痛風
- 傍腫瘍症候群
- 副腎不全、多発性筋炎、筋ジストロフィー
- 線維筋痛症 など
左右どちらか一方しか上げることができないときは、まず肩周囲炎や腱板断裂など整形外科の疾患を疑います。両側で上肢を挙げることが困難な時は、これらの疾患を鑑別します。
ステップ15:炎症性腸疾患は全身疾患と考えよう
炎症性腸疾患は重症になるにつれて、発熱もみられるようになります。頻繁に粘血便が出ていることで貧血や脱水が生じ、その結果として顔面蒼白、動悸やふらつきが現れたりします。また食欲不振や体重減少などを伴うことがあります。
腸管外合併症は全身のさまざまな部位に出現し、免疫や栄養状態、腸管病変などが関与していると考えられています。
潰瘍性大腸炎は発症年齢のピークは男性で20~24歳、女性では25~29歳にみられますが、若年者から高齢者まで発症します。
腸管外合併症の主なものとして、壊疽性膿皮症、結節性紅斑、眼病変(ブドウ膜炎など)、口内炎、血清反応陰性脊椎関節症、骨粗鬆症、尿路結石症(腎結石)、肝臓や胆嚢・胆管、膵臓の病変などが知られています。
クローン病ほとんどが若年発症(10代後半~20代前半)ですが、60歳以降での発症例も約3%存在します。家族歴を有する場合には、発症リスクが10倍となります。
腸管以外の諸臓器(関節・骨、脊椎、皮膚・粘膜、眼、肝胆膵、血管など)に多彩な病変を合併します。眼症状では、ぶどう膜炎、虹彩炎、強膜炎のほか、稀に肉芽腫性炎症による涙腺腫瘍を合併することがあります。
炎症性腸疾患では、血清反応陰性脊椎関節症および眼病変(ぶどう膜炎、虹彩炎、強膜炎)、結節性紅斑など、腸外病変を合併することがあります。
※このサイトは、地域医療に携わる町医者としての健康に関する情報の発信をおもな目的としています。
※写真の利用についてのお問い合わせは こちら をご覧ください。